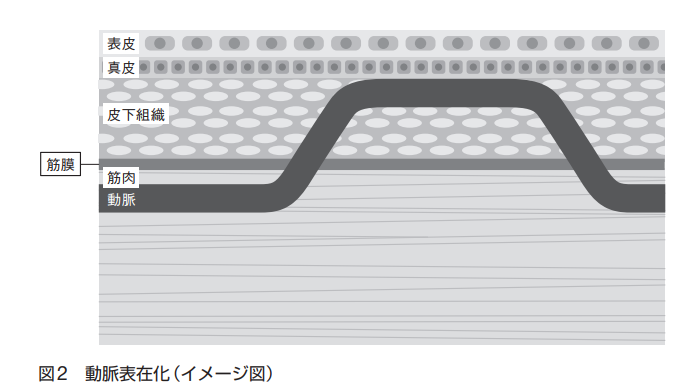
- 動脈表在化は、上腕(必要により大腿)動脈を皮下の浅い層に移して固定し、透析の脱血側として繰り返し穿刺できるようにする方法です。返血は表在静脈を使います。
- 穿刺の開始は術後2〜3週間が基本(患者さんの創の状態によっては4〜6週間)。理由は、創治癒と動脈—皮下組織の癒着(固定)が進むのを待つことで、抜針後の出血・血腫・仮性瘤を減らせるからです。
- 動脈直接穿刺は、いま他のアクセスが使えない時の臨時の回避策です。仮性瘤・浸潤・長時間止血などの合併症が多いため、長期のVAには向きません。
目次
動脈表在化とは?(目的と適応)
【動脈表在化】は、上腕動脈(ときに大腿動脈)を浅い皮下へ移し、透析の脱血側として使えるようにする手術です。
内シャント(AVF/AVG)のように動静脈をつながない非シャント法なので、シャント血流による心負荷を避けたいときや、静脈荒廃・中枢静脈狭窄でAVF/AVGが難しいときの選択肢になります。
適応例:①心機能低下がある(EF:30~40%以下)②表在静脈の荒廃で内シャント作製が困難な症例③AVFでスティール症候群や静脈高血圧をきたすと考えれる症例④頻回にアクセストラブルを発生する患者のバックアップ、などです。
参考文献:小北克也.動脈表在化.臨床工学.2023;34(7)./ 室谷典義ほか.動脈表在化の実際.臨牀透析.2020;36(8).
新人さん向けの全体像(まずここを押さえる)
- 触って確認:上腕の内側に、浅く固定された表在化動脈があります。はっきり拍動を触れます。
- 返血のルート:返血は体表静脈(上腕静脈・皮静脈など)へ。径・走行・穿刺可能長を事前に確認します。
- エコーを味方に:穿刺位置の再現性を高める/後壁貫通を減らす/止血後に深部血腫がないかを見る——など、エコーを積極的に使います。
参考文献:廣谷紗千子.動脈表在化・直接穿刺.腎と透析(増刊).2022;94(2)./ 小北克也.臨床工学.2023;34(7).
動脈表在化のメリットと注意点(合併症の視点)
動脈を表在化する目的は、①上腕動脈の位置を浅くして穿刺と止血を容易にすること、②上腕動脈と正中神経との位置を離しておくことにより、動脈穿刺時の神経損傷を回避すること、この2つです。
メリット(【動脈表在化】)
- シャントをつくらないため心負荷が小さい(心機能低下の患者さんで有利)。
- 脱血路として反復穿刺が可能で、適切に管理すれば長期使用が期待できます。
参考文献:室谷典義ほか.動脈表在化の実際.臨牀透析.2020;36(8).
注意点・合併症(【動脈表在化】)
- 早期(術後):創部出血、皮下血腫、リンパ漏、まれに感染。血腫が大きい場合は再開創・止血・洗浄・ドレーンで回復を早めることがあります。
- 使用中:動脈瘤化・仮性瘤・狭窄、感染。同一点ばかり刺さない(分散穿刺)ことが予防の基本です。
- 皮膚壊死:固定が浅すぎる/皮下脂肪を取り過ぎる/圧迫が強すぎると起こりやすい。術中の層設計と、術後の適正圧迫が大切です。
参考文献:佐藤暢.動脈表在化の合併症.臨牀透析.2022;38(7)./ 室谷典義ほか.臨牀透析.2020;36(8).
動脈表在化の手術の流れ
術前評価(【動脈表在化】)
- 動脈:径(上腕動脈で約5mmの目安)、石灰化・狭窄、皮下からの深さ、分枝(上腕深動脈・上尺側側副動脈)。
- 周辺構造:正中神経・上腕静脈の走行をエコーで確認(神経に近い高さは穿刺リスクが上がる)。
- 返血静脈:同側の体表静脈を第一候補に、径・走行・穿刺可能長をチェック。
参考文献:廣谷紗千子.上腕動脈表在化の実際.腎と透析(増刊).2022;94(2)./ 佐藤暢.臨牀透析.2022;38(7).
術中の要点(【動脈表在化】)
- 分枝は温存:上腕深動脈・上尺側側副動脈などの重要側副路を温存し、末梢虚血を予防。
- 固定の層:浅すぎず深すぎずに固定。皮下脂肪を適度に残すことで皮膚壊死を回避。
- リンパ漏対策:リンパ管を丁寧に処理。必要に応じて短期ドレーン管理。
- 有効穿刺長:剝離長10cmでも実際の穿刺可能長は約5cmに短くなる(中枢で立ち上がり、末梢で沈むため)。術野は余裕を持って確保。
参考文献:廣谷紗千子.腎と透析(増刊).2022;94(2)./ 佐藤暢.臨牀透析.2022;38(7).
エコー活用(【動脈表在化】)
- 穿刺の再現性を高める、後壁貫通を減らす、抜針後の筋膜下血腫の有無を確認する、などに有用です。
参考文献:小北克也.臨床工学.2023;34(7).
術後管理と穿刺開始の目安(なぜ待つのか)
- 理由:手術直後は、動脈と皮下組織の癒着が弱いため、抜針後に血腫ができやすいから。癒着が進み止血が安定してから始めると、出血・仮性瘤・感染を減らせます。
- 目安:術後2〜3週(症例によって4〜6週)。創の状態を最優先に、主治医の指示に従います。
動脈を表在化した直後は、血管と周囲組織の癒着が軽度であり、抜針後に血腫が形成されることが多いです。そのため、動脈表在化への穿刺は浮腫も取れて、皮下組織と動脈が十分に癒着してから穿刺を始めるのが望ましいです。
参考文献:小北克也.臨床工学.2023;34(7)./ Murakami M.Nephrol Dial Transplant(抄録).2018./ Nakamura T ほか.J Vasc Surg.2014.
透析室での基本運用(脱血・返血・止血)
準備チェックリスト(【動脈表在化】)
- 患者さんへの声かけ(前回の止血時間・痛み・腫れがなかったか)
- 物品確認(穿刺針、固定具、滅菌ガーゼ、透明ドレッシング、消毒薬、止血用具)
- 必要に応じてエコー:動脈の深さ・走行、返血静脈の径・走行・穿刺可能長
参考文献:臨牀透析.2022;38(7).
穿刺の流れ【動脈表在化】
- 視診・触診(拍動・皮膚の色・瘤の有無)。必要時エコーで深さと角度を確認。
- 消毒・清潔野を作る。
- 動脈を穿刺(高圧系なので確実な血管内位置を確認してから固定)。
- 返血側の体表静脈に穿刺(無理のない走行・深さ・固定ができる部位を選ぶ)。
- 回路接続し、陰圧・静脈圧・返血の色・疼痛や腫脹の有無を確認。
表在化動脈の穿刺は「できるだけ広範囲に」「失敗することなく」おこないます。限局的な範囲を繰り返し穿刺していると動脈瘤が形成しやすいです。
また穿刺の失敗を繰り返していると動脈解離をきたしたりします。また、動脈後面への穿破をおこすと、知らぬ間に動脈後面で仮性瘤が形成されていることがあります。
参考文献:臨牀透析.2022;38(7).
抜針・止血のコツ(【動脈表在化】)
- 回路停止→テープとドレッシングを外す→穿刺針を抜きながらすぐ用手圧迫。
- にじみ出る出血が続かない圧で、皮膚を傷めないように圧迫する。
- 圧迫後の観察:ガーゼ越しの出血、皮下のふくらみ(血腫)、痛みの増強の有無。
- 必要時エコーで筋膜下血腫の有無を確認。
参考文献:廣谷紗千子.腎と透析(増刊).2022;94(2).
よくあるトラブルと対応(動脈表在化)
皮下血腫
- 圧迫で改善しないほどのふくらみ・痛み→画像確認(必要時エコー)。大きい場合は再開創・止血・洗浄・ドレーンで回復を早めます。
参考文献:佐藤暢.臨牀透析.2022;38(7).
皮膚壊死
- 固定が浅すぎる、皮下脂肪の取り過ぎ、過強圧が誘因。術中の層設計と、術後の適正圧迫・皮膚管理が重要。
参考文献:佐藤暢.臨牀透析.2022;38(7).
動脈瘤化・仮性瘤・狭窄
- 同一点の繰り返し穿刺や止血不良が原因。穿刺位置の分散と、異常時の外科評価・早期修復がポイント。
参考文献:小北克也.臨床工学.2023;34(7)./ 室谷典義ほか.臨牀透析.2020;36(8).
動脈直接穿刺(臨時対応)
選ばれる場面(【動脈直接穿刺】)
AVF/AVGや計画的アクセス(動脈表在化・長期留置透析カテーテル)が今すぐ用意できないときの一時的な回避策として検討されます。安全確保のため、肘部近傍でのエコーガイド下穿刺、止血後の筋膜下血腫確認が推奨されます。
参考文献:廣谷紗千子.腎と透析(増刊).2022;94(2).
主な合併症の傾向(【動脈直接穿刺】)
- 仮性瘤/動脈瘤化:繰り返し穿刺・止血不十分で形成しやすい。
- 浸潤(穿刺漏)・筋膜下血腫・大量出血:後壁貫通や圧迫不足が原因。動脈は高圧系で止血に時間がかかります。
- 神経障害:上腕中央は正中神経と近く、穿刺や血腫・仮性瘤で圧迫されるとしびれ・痛みの原因になります。
参考文献:Sun CY ほか.Direct arterial puncture for hemodialysis.BMC Nephrol.2022./ 廣谷紗千子.腎と透析(増刊).2022;94(2).
安全行動のコツ(【動脈直接穿刺】)
- 部位選び:神経との距離が確保できる肘部周辺を優先。必ずエコーで血管・神経の位置関係を確認。
- 止血:用手圧迫は長めに。外出血が止まっても、深部(筋膜下)血腫がないかエコーで再確認。
- 異常の早期発見:痛み増強、しびれ、拍動するこぶ(仮性瘤疑い)は、すぐ共有して血管外科へ相談。
参考文献:廣谷紗千子.腎と透析(増刊).2022;94(2).
成績
- 【動脈表在化】は、適切な適応と管理で長期開存が良好と報告されています(例:1年約94%、3年約85%、5年約78–87%など)。
- 長期留置透析カテーテルと比較すると、動脈表在化は感染や中心静脈トラブルのリスクが低く、生存・長期維持で有利とする報告があります。
- 動脈直接穿刺と比べると、仮性瘤や止血負担が少なく、計画的かつ反復可能な脱血路として扱いやすいと整理されています。
参考文献:Nakamura T ほか.Brachial artery superficialization の成績.J Vasc Surg.2014./ Nakagawa K ほか.動脈表在化と長期留置透析カテーテルの比較.Ther Apher Dial.2020./ Soma Y ほか.比較検討.Sci Rep.2022.
| 項目 | 動脈表在化 | 動脈直接穿刺 | 長期留置透析カテーテル |
|---|---|---|---|
| 長期開存・維持 | 良好な報告(1年≒94%、3年≒85%、5年≒78–87%) | 長期維持は不向き(仮性瘤等) | 維持は可だが感染・CV狭窄など |
| 穿刺開始の目安 | 術後2–3週(長くて4–6週) | 都度判断(臨時対応) | 翌日以降 |
参考文献:Nakamura T. J Vasc Surg, 2014/Murakami M. EJVES, 2021/JSDT「動脈表在化」章 ほか
まとめ
- 動脈表在化=心負荷を抑えつつ、安定した脱血路を確保できる。
- 穿刺開始は2〜3週(創の状態で4〜6週も)。癒着形成・止血安定を待つことが安全につながります。
- 動脈直接穿刺は臨時対応にとどめ、合併症に注意しながら、可能なら動脈表在化などを検討。
参考文献:前掲各文献.