こんにちは、臨床工学技士の秋元です。
AKI(急性腎障害)の診断基準には、RIFLE 分類、AKIN 分類およびKDIGO分類の3つがありますが、本記事では、臨床現場でもっとも使われているKDIGO分類について解説しています。
目次
KDIGOによるAKIの定義とは?
- 48時間以内の血清クレアチニン(Cre)の0.3mg/dL以上の上昇
- 7日以内の血清Crのベースラインに対する1.5倍以上の上昇
- 尿量0.5mL/kg/h未満の6時間以上の持続
KDIGOでは、上記の1.~3.のいずれか1つでも当てはまった場合にAKI(急性腎障害)と診断されます。
ポイントとしては、AKIの診断は血清クレアチニンの推移または尿量によってなされるということです。
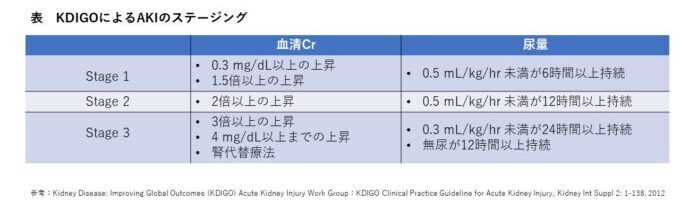
さらに、この基準を満たしたうえでAKI(急性腎障害)の重症度分類は下の表のようにStage1、Stage2、Stage3と3ステージに分けられています。
AKI(急性腎障害)とARF(急性腎不全)の違い
急速に進行する腎機能の低下を呈する病態を以前は「AFR(acute renal failure:急性腎不全)」と呼んでいました。
しかし、より早期に異常を認識して、治療に介入できるよう、2012年にAKI(acute kidney injury;急性腎障害)という新たな概念が提唱されました。
このAKI(急性腎障害)という概念が提唱された理由としては、早期の腎不全の段階でも予後に影響を与えるということが分かったからです。ようするに、急性腎障害のできるだけ早い段階で、一定の基準をもって腎診断、そして治療ができるようにするためです。
KDIGOでのAKIの重症度分類

KDIGO分類のAKIの重症度分類は、上記の3 ステージに分けられています。
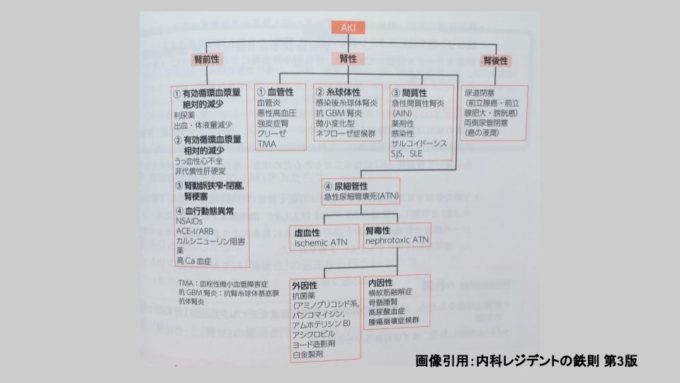
AKI(急性腎障害)の治療と原因
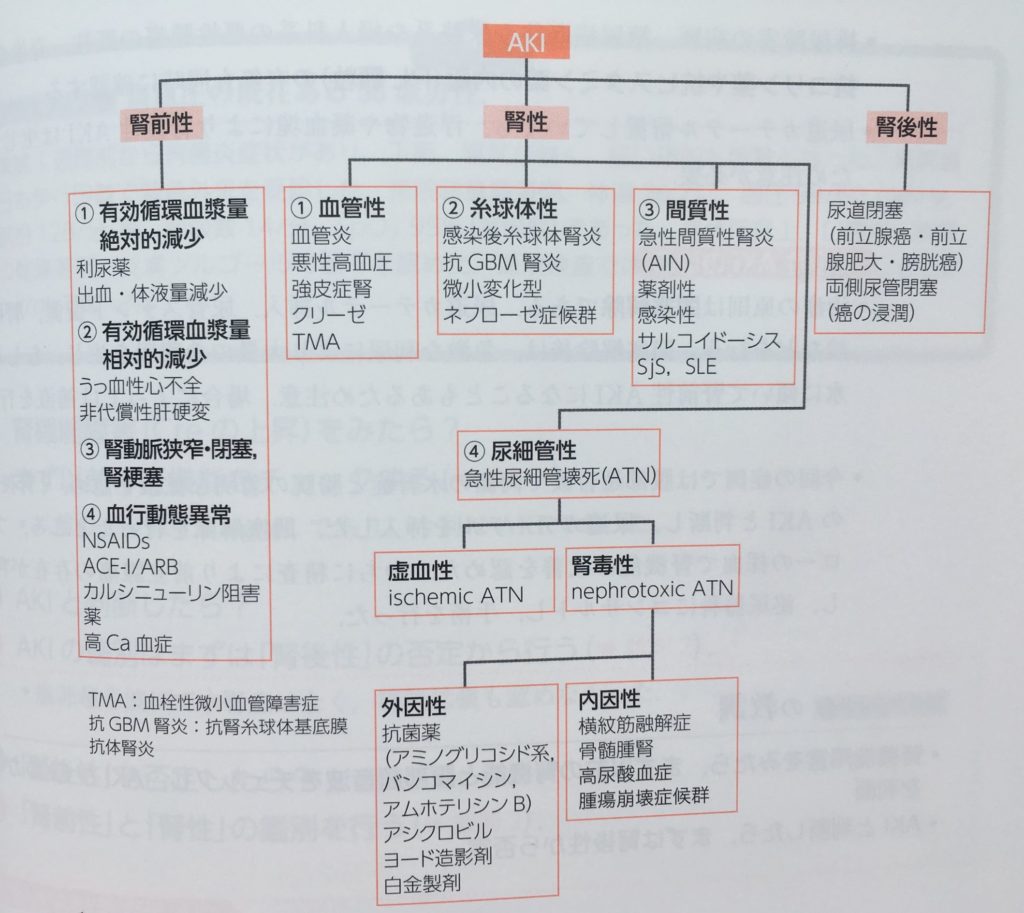
画像引用:内科レジデントの鉄則 第3版
- AKIであれば、(1)腎後性 → (2)腎前性 → (3)腎性 の順で鑑別をおこないます。
実際にAKI(急性腎障害)であると判明したら、まずは(1)腎後性 → (2)腎前性 → (3)腎性 の順で鑑別をおこないます。
(AKIの原因を解剖学的に腎前性、腎性、腎後性として分類していくと整理しやすいです)
なぜなら、それぞれで治療介入の方法が変わってくるからです。
・腎性:糸球体、尿細管間質、腎血管の障害により、腎実質の構造的な異常が生じるものです。
・腎後性:腎盂尿管、膀胱、尿道の障害により腎臓の機能的、あるいは構造的な異常を生じるものです。
AKIの発生場所による原因頻度の違い
| 原因 | 頻度 | ||
|---|---|---|---|
| 院外 | 院内 | ||
| ICU以外 | ICU | ||
| 腎前性 | 70% | 30% | 20% |
| 腎性 | 10% | 55%(ATN40%) | 約80%(ATN75%) |
| 腎後性 | 20% | 15% | 1% |
※急性尿細管壊死(ATN:acute tubular necrosis)
Singri N , et al. Acute renal failure. JAMA 2003;289:747-51より改変
上の表のように、院外で発生するAKI(急性腎障害)の原因の大半は腎前性です。
一方、院内(特にICU)で発生するAKI(急性腎障害)の原因では腎性がもっとも多いです。特に、ATN(急性尿細管壊死)が多いです。
ICUで発生する腎後性はほぼありませんが、ICU以外や院外では腎後性は20%を占めています。
AKIをみたらまずは腎後性の否定
まずは腎後性の否定をおこないます。
(腎後性は早期発見・治療によって治療に反応しやすいので、まずはこの腎後性を除外することがポイントです!)
そのために、腹部超音波で水腎症や膀胱内残尿、前立腺肥大の有無を確認します。
なお、腎後性の場合、多くのは水腎症を呈するので腹部超音波検査をまずはすることが重要です。
腎後性のAKIの治療の原則は閉塞解除です。尿道カテーテル挿入、尿管ステント留置などを行います。
腎前性腎不全と腎後性腎不全では、タンパク尿や血尿はなく、硝子円柱以外の円柱や細胞成分はみられず、ほぼ正常な尿沈査である場合が多いです。
腎前性と腎性の鑑別【腎前性AKIと腎性AKI】
- 腎前性:基本的に、腎組織自体に器質的な障害なし
- 腎性:腎組織に器質的な障害あり
腎前性と腎性の鑑別に役立つのは体液量評価です。
したがって、病歴、バイタルサイン、体重変化、身体所見をおこないます。加えて各種検査によって総合的に腎前性と腎性の鑑別をおこないます。
| 体液量減少 | 体液量増加 | |
|---|---|---|
| 病歴 | 経口摂取不良、下痢や嘔吐、発熱や感染 | 心不全の既往 |
| バイタルサイン | 血圧低下、心拍数増加 | 血圧上昇 |
| 体重変化 | 体重減少 | 体重増加 |
| 身体所見 | 口腔内乾燥、腋窩乾燥 皮膚ツルゴール低下、頚静脈虚脱 |
頚静脈怒張、肺音crackles、心音(Ⅲ音) 下肢浮腫 |
| 胸部レントゲン | ― | 心拡大、胸水貯留 |
| IVC | 5mm以下、呼吸性変動あり | 20mm以上、呼吸性変動なし |
| CVP | 5cmH2O | 10cmH2O |
腎性のAKI(急性腎障害)では、さまざまな程度の尿タンパクや尿潜血がみられます。また、尿沈査では赤血球、白血球、上皮細胞などの細胞成分や、顆粒円柱、赤血球円柱などが認められます、特に、赤血球円柱の存在は、糸球体に病変が存在することを示唆する所見です。
| 腎前性 | 腎性 | |
|---|---|---|
| 尿量 | 乏尿 | さまざま |
| 比重 | >1.015 | 1.010 |
| 浸透圧 | >500 mOsm | <450 mOsm |
| FeNa | <0.1~1% | >1% |
| FeUN | <35% | 50~65% |
| U-Na | <20 mEq/L | >20 mEq/L |
| BUN/Cre | >20 | <10 |
| 尿沈査 | 尿細管上皮なし 顆粒円柱なし |
尿細管上皮、または顆粒円柱あり |
| 尿蛋白 | 0 or 少量 |
少~多量 |
イメージ的には、腎前性では腎臓はまだ大丈夫なので、少ない尿量でもなんとか老廃物を出そうとかんばっているので尿は濃くなる。一方、腎性腎不全では腎臓が障害をうけているので、薄い尿が垂れ流しになっている感じです。
腎前性AKIの基本治療
- 有効循環血漿量絶対的減少
(利尿薬、出血、体液量減少) - 有効循環血漿量相対的減少
(うっ血性心不全、非代償性肝硬変) - 腎動脈狭窄・閉塞、腎梗塞
- 血行動態異常
(NSAIDs、ACE-I/ARB、カルシニューリン阻害薬、高Ca血症)
腎前性AKIは基本的に、腎血流の低下によってGFRの低下が生じたもので、組織自体に器質的な障害は生じていません。
腎前性では、循環血液量減少や低血圧につながるような嘔吐、下痢、発熱、感染などがないか確認します。
腎前性AKIの基本治療は、体液量と血圧の最適化をおこない、腎血流を適切に保つことです。
なお、腎前性AKIで適切な体液量管理をおこなわなければ、腎性AKIへ移行することがあります。この場合、腎血流低下から尿細管壊死となるパターンが多いです。
腎性AKIの基本治療
- 血管性
(血管炎、悪性高血圧、強皮症腎、クリーゼ、TMA) - 糸球体性
(感染後糸球体腎炎、抗GBM腎炎、微小変化型、ネフローゼ症候群) - 間質性
(急性間質性腎炎(AIN:acute interstitial nephritis)、薬剤性、感染性、サルコイドーシス、SLE) - 尿細管性
(虚血性、腎毒性(横紋筋融解症、高尿酸血症、一部抗菌薬、ヨード造影剤など))
腎性は基本的に、腎組織に器質的な障害が生じたものをいいます。
腎性では、腎前性の病態が高度、もしくは長期間持続しているかどうかということ。あるいは、腎毒性物質の暴露はないかを確認します。
腎性AKIの治療の基本は、原因薬物の除去や原疾患への治療です。
AKI(急性腎障害)の原因となる薬剤
- NSAIDs(非ステロイド性消炎鎮痛薬)
- 造影剤
- 抗菌薬
- 抗腫瘍薬
AKI(急性腎障害)の原因となる薬剤は、主に上記の4つです。
頻度の多いものは順番に、抗生物質、NSAIDs(非ステロイド性消炎鎮痛薬)、抗腫瘍薬です。
というわけで、今回はAKI(急性腎障害)の診断基準と、その原因の鑑別・治療方針を簡単にまとめてみました。
少しでも参考になれば幸いです。
<注意事項> 本ブログに掲載されている情報の正確性については万全を期しておりますが、掲載された情報に基づく判断については利用者の責任のもとに行うこととし、本ブログの管理人は一切責任を負わないものとします。 本ブログは、予告なしに内容が変わる(変更・削除等)ことがあります。