こんにちは、臨床工学技士の秋元麻耶です。
腎性貧血は、慢性腎臓病の患者さんに多くみられる代表的な合併症です。
エポエチンアルファ®やネスプ®、最近ではダルベポエチンアルファ®を使用している施設も多いかと思いますが、これら透析後に静注している透析患者さんがほとんどだと思います。
そこで今回は、そもそも腎性貧血とはなんなの?というところを、透析室に勤務している看護師などの医療従事者に向けて、できるだけわかりやすく、正確に詳しくまとめてみました。
目次
狭義の腎性貧血とは
1)腎性貧血とは、腎臓においてヘモグロビンの低下に見合った十分量のエリスロポエチン(EPO)が産生されないことによって引き起こされる貧血であり、貧血の主因が腎障害(CKD)以外に求められないものをいう。保存期CKD患者では、血中EPO濃度の測定が診断に有用なことがある。
当たり前ですが腎性貧血とは、腎臓が悪くなったために起こる貧血のことです。
知ってのとおり、エリスロポエチン(EPO)は腎臓でつくられています。ですので、腎臓が悪くなってしまうとエリスロポエチン(EPO)が足りなくなって、赤血球をつくるペースが落ちてしまって貧血になってしまいます。
狭義の腎性貧血とは、このエリスロポエチン(EPO)産生能が低下したことが主な理由となって起こる貧血(Hbを維持できなくなった状態)のことす。
2015年版日本透析医学会 慢性腎臓病患者における腎性貧血治療のガイドラインでも腎性貧血の定義は、貧血の『主な原因が腎障害(CKD)以外に認められない場合』とされています。
ようするに、腎障害以外に貧血の原因(特に鉄欠乏性貧血など)が認められないときに初めて腎性貧血と診断されます。ですので、腎障害によるエリスロポエチン(EPO)の産生能力の低下以外の貧血の原因が否定されなければなりません。
ポイントとしては、腎臓が悪ければ、仮に腎臓が悪くなってしまった原因がなんであれ、腎性貧血を起こしうるということです。
まとめると、腎性貧血とは、ヘモグロビンの濃度の低下に応じたエリスロポエチン(EPO)の産生が十分でないために起こる貧血のことです。
エリスロポエチン(EPO)について
画像引用:公益財団法人日本心臓財団,腎性貧血はどのように診断するのですか?治療についても教えてください
- アミノ酸で構成される糖タンパクホルモン
- 分子量は30,400
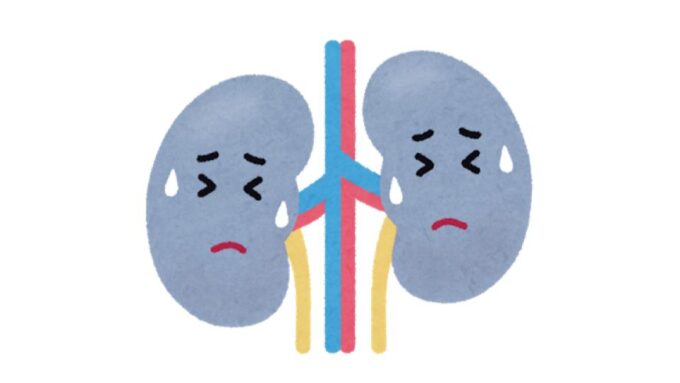
- ほとんどが腎臓の近位尿細管周囲の間質にある繊維芽細胞様細胞でつくられる
- 骨髄での赤血球の造血を促進するホルモン
エリスロポエチン(EPO)はアミノ酸で構成されているタンパク質に、糖鎖が結合した糖タンパクホルモンです。
腎臓におけるEPO産生細胞は近位尿細管周囲間質に存在する繊維芽細胞様細胞とされ、局所の酸素分圧低下に反応してEPOを産生する。
エリスロポエチン(EPO)は、主に腎臓の近位尿細管周囲の間質にある繊維芽細胞様細胞から産生されています(上の図をご覧ください)。
エリスロポエチン(EPO)の働きとしては、骨髄にある赤芽球系細胞に作用して赤血球の産生を促進しています。
血糖が上がるとインスリンが分泌されるのように、エリスロポエチン(EPO)も、貧血があると腎臓からのエリスロポエチン(EPO)の分泌が増えて、骨髄での造血が亢進して貧血が治ります。
しかし、腎障害が起こると、腎臓で産生されるエリスロポエチン(EPO)の血中濃度は低下します。
これの直接の理由は、腎障害によってエリスロポエチン(EPO)産生細胞の腎間質の繊維芽細胞が減少するためです。
CKDが進行すると腎臓の間質障害も進行しますので、間質の繊維芽細胞が傷害を受け、エリスロポエチン(EPO)の産生が低下します。ですので、腎機能の低下とともに貧血は重症化します。
腎障害があると血中のエリスロポエチン(EPO)が増えない
腎臓が正常な人では貧血になれば血液中のエリスロポエチン(EPO)濃度は指数関数的に上昇します。
例えば、鉄欠乏性貧血や出血性貧血の場合には、Hbが12mg/dLを下回ると、血中のエリスロポエチン(EPO)濃度は、10倍~1000倍にまで増加します。
しかし、腎機能が低下しているCKD患者さんでは、貧血になっても血液中のエリスロポエチン(EPO)濃度は上昇しません。このような状態を狭義の腎性貧血と呼びます。
ですので、貧血の主な原因が腎障害であるのかどうかの判定に「血液中のエリスロポエチン(EPO)濃度の測定」は有効です。
広義の腎性貧血とは
腎不全では、エリスロポエチン(erythropoietin:EPO)の産生が低下することにより、赤血球の産生が低下してしまいます。こうした腎不全に伴う貧血を腎性貧血と呼びます。一方、EPOの作用不足以外にも、赤血球寿命の短縮、造血細胞のEPO反応性の低下、栄養障害、回路内残血など血液透析患者における貧血にはさまざまな要因が存在し、これらも含めて広義の腎性貧血とされます。また、鉄欠乏もしばしば認められ、これも貧血の原因となります。
- 原因①:赤血球の寿命の短縮
- 原因②:回路内残血や頻回の採血
- 原因③:栄養障害
- 原因④:赤血球の造血の抑制
- 原因⑤:鉄代謝障害
広義の腎性貧血では、腎障害にともなうエリスロポエチン(EPO)の産生能力の低下以外の要因も貧血に関係しています。
例えば、赤血球の寿命が短くなる、造血細胞のエリスロポエチン(EPO)の反応性の低下、栄養障害、回路内残血や頻回の採血なども含めて広義の腎性貧血とされます。
広義の腎性貧血の原因①:赤血球の寿命の短縮
CKD患者では赤血球寿命が短縮することが報告されている。その程度は報告によって異なるが、30~60%程度の短縮とするものが多い。放射性同位元素を用いた最近の解析では、透析患者の場合赤血球寿命は約20%短縮すると報告されている。寿命短縮の原因として、赤血球膜障害による浸透圧脆弱性、変形能の障害、赤血球代謝障害などがあげられているが、詳細不明な点も多く残されている。
CKDのステージが、ステージ3→ステージ4→ステージ5とCKDのステージが進行するにしたがって、赤血球の寿命は短くなっていきます。
赤血球の寿命が短くなるので貧血になりやすくなります。
ESA剤と投与することによって、赤血球をたくさんつくってくれるようになりますが、赤血球の寿命までは伸びません。また赤血球の寿命には個人差があり、赤血球寿命の長い人はESA剤の量が少なくて済む、逆に赤血球の寿命が短い人はESA剤の量が多くなるという傾向があります。
- 赤血球寿命が短い
→ ESAが多く必要 - 赤血球寿命が長い
→ ESAが少なくてすむ
ちなみに、透析導入する寸前のもっとも毒素が溜まった状態では、赤血球の寿命は正常の100~120日から約半分の50~60日に短くなります。ですので透析を導入して毒素を除去してやると、ESA剤の効き目がよくなります。
赤血球の寿命を延長させるためには、透析時間や回数を増やすこと(尿毒素をしっかり除去してやること)、適切な透析膜の使用、エルカルチンや亜鉛の補充、きれいな透析液を使用すること、無酢酸透析液の使用(酢酸の血管内皮障害が一般に知られているため)などがあります。
広義の腎性貧血の原因②:回路内残血や頻回の採血
透析による回路内の残血や月に2回程度の定期採血も、広義の腎性貧血の原因としてあげられます。
広義の腎性貧血の原因③:栄養障害
CKD患者では程度に差はあるものの、何らかの栄養障害をきたすリスクが高い。ビタミン、葉酸など造血に必要な栄養素が不足しても貧血が進行する。
CKDに伴うこれらの要因がヘモグロビンの低下をきたし、腎臓での不十分なEPO産生が貧血の維持に関係すると想定されるが、どの要因がどの程度貧血に関係しているのか、その詳細については現在でも十分に解明されていない。
- ビタミン不足(ビタミンB12、葉酸、ビタミンB6など)
- ミネラル不足(鉄、亜鉛、銅など)
周知のとおり、微量栄養素(ビタミンやミネラル)の不足は貧血の原因となります。
もっとも多いのは鉄不足による鉄欠乏性貧血ですが、鉄だけでなく、亜鉛、銅、セレン、葉酸、ビタミンB12、ビタミンEの不足も貧血の原因となります。
CKDにおける血清亜鉛濃度を検討した研究では、60μg/dL以下の低亜鉛血症が半数程度みられていて、亜鉛欠乏が貧血の原因の一つになっています(1)。
また、透析患者さんに不足しやすいカルニチンは赤血球の膜成分である脂肪酸合成に関係しています。データによると、透析患者さんの88%はカルニチン欠乏になるようです(2)。
広義の腎性貧血の原因④:赤血球系の造血抑制
CKD患者ではさまざまな尿毒症性毒素が血液中で増加し、これらが赤芽球造血を抑制する可能性が従来から指摘されている7,8)。しかし、抑制物質として明確な尿毒素は確定されておらず、その関与については曖昧な点が多くのこされている。
尿毒性物質やある種のサイトカインなどによって、骨髄でのエリスロポエチン(EPO)の作用を抑制します。
例えば、一般に透析患者さんが感染症に感染すると貧血は悪化します。
広義の腎性貧血の原因④:鉄代謝障害
CKD患者では炎症性サイトカインであるIL-6を介して肝臓でのヘプシジン合成が亢進し、腎臓でのクリアランスも低下していることから、血中ヘプシジン濃度が上昇することが知られている12)。ヘプシジンは細胞内から血液中への鉄放出を抑制するペプチドホルモンであり、その増加は血清鉄の増加と細胞内鉄の増加(フェリチン増加)をきたすため、骨髄での鉄利用障害を引き起こし、貧血の原因となる(機能的鉄欠乏)。ヘプシジン増加は慢性炎症に伴う貧血の重要な原因として認知されているが、CKDでも同様の病態が関与していることが明かになってきている。
CKD患者さんでは、ヘプシジンの増加による鉄の利用障害があり、貧血の原因となります。
ヘプシジンをノックアウトしたマウスの研究では、腎不全状態にしても著名な貧血が起きないことが数多く報告されています(1)。
腎性貧血の治療
ここまでで説明したように、腎性貧血の主な原因は、Hb低下にみあったエリスロポエチン(EPO)が十分に産生されないことです。
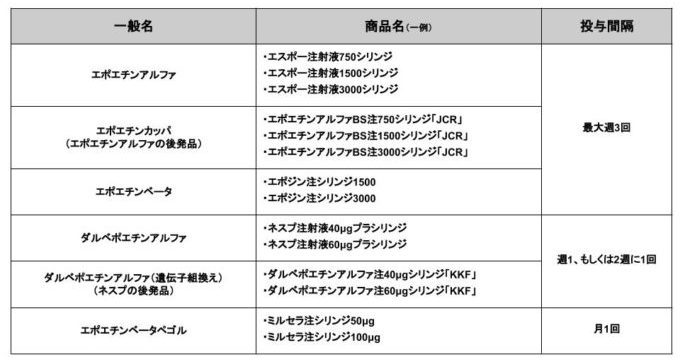
ですので、腎性貧血の治療の基本は、腎臓におけるエリスロポエチン(EPO)の産生不足を補うために、ESAによる薬物療法が中心となります。
下記の記事で、腎性貧血に対する薬(エポエチンアルファ®、ネスプ®、ダルベポエチンアルファ®)の使い方をまとめているのでご覧ください。
 透析患者の腎性貧血に対するエリスロポエチン製剤(エポエチンアルファなど)の使い方
透析患者の腎性貧血に対するエリスロポエチン製剤(エポエチンアルファなど)の使い方
というわけで今回は以上です。
<注意事項> 本ブログに掲載されている情報の正確性については万全を期しておりますが、掲載された情報に基づく判断については利用者の責任のもとに行うこととし、本ブログの管理人は一切責任を負わないものとします。 本ブログは、予告なしに内容が変わる(変更・削除等)ことがあります。